وبلاگ
درمان پارگی منیسک در فاز حاد
در تمام انواع پارگی منیسک، درمان محافظتی اولین اقدام است که شامل استراحت، کاهش فعالیت، سرم...
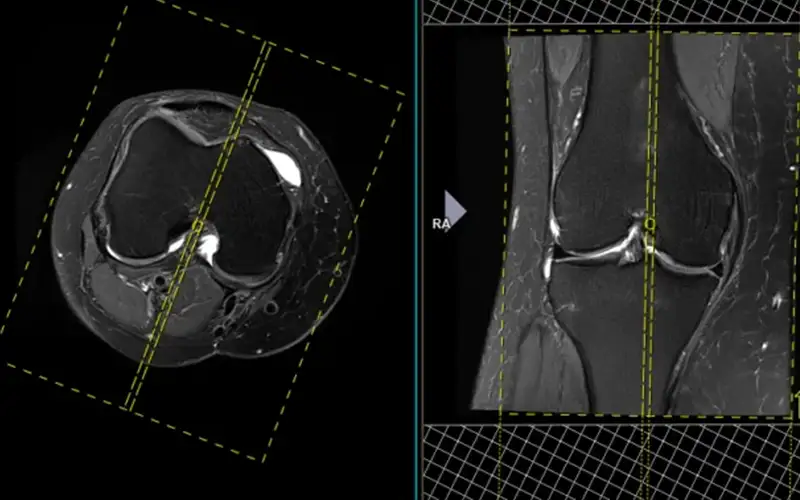
نقش MRI در تشخیص آسیبهای منیسک
امروزه MRI بهعنوان روش استاندارد و غیرتهاجمی برای تشخیص آسیبهای منیسک در نظر گرفته میشو...
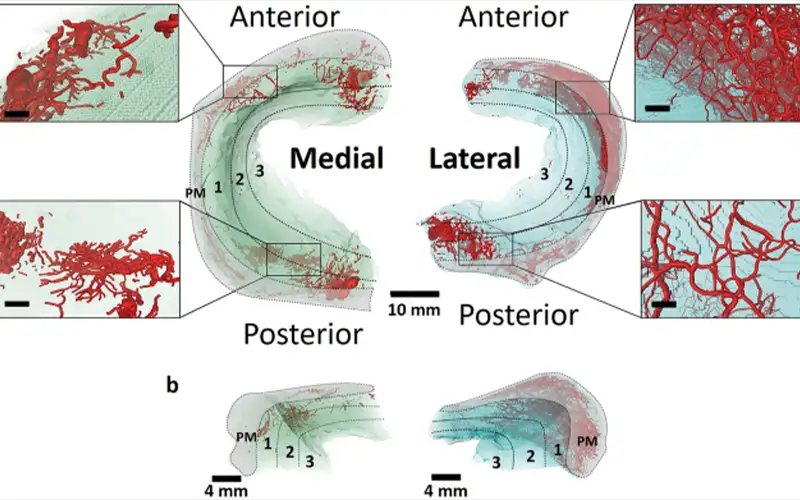
آیا منیسکهای زانو عروق و اعصاب دارند؟
منیسکهای زانو از نظر خونرسانی به سه ناحیه اصلی تقسیم میشوند: ناحیه قرمز (Red Zone)، قرم...
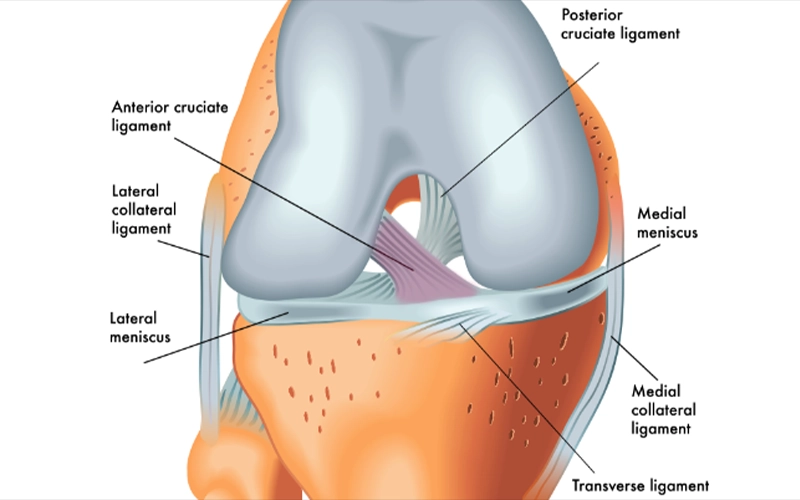
ویژگیهای منیسک داخلی زانو
منیسک داخلی زانو ساختاری به شکل حرف C باز دارد و شعاع انحنای آن از منیسک خارجی بیشتر است. ...
آیا جراحی مینیسک و رباطهای زانو به روش لیزری انجام میشود؟
جراحی مینیسک و رباطهای زانو معمولاً از طریق دو یا چند برش کوچک، حدود نیم سانتیمتر یا کمی...
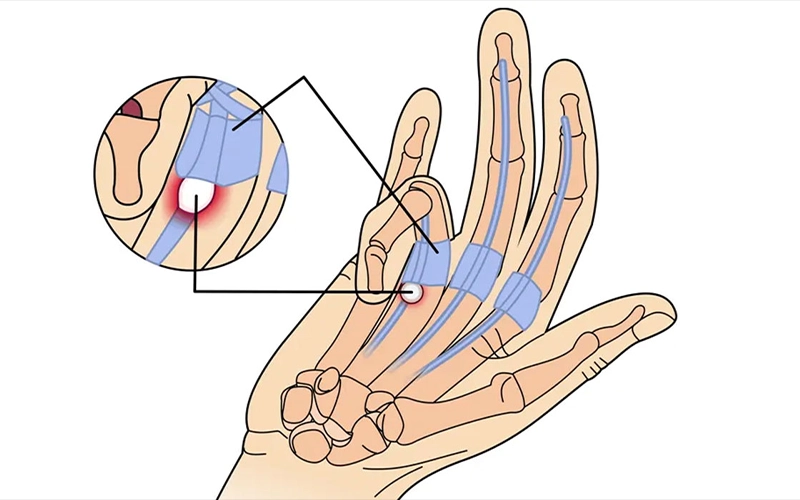
انگشت ماشهای (تریگر فینگر)
انگشت ماشهای یک بیماری دردناک است که باعث میشود هنگام خم و راست کردن انگشتان، بهویژه شس...
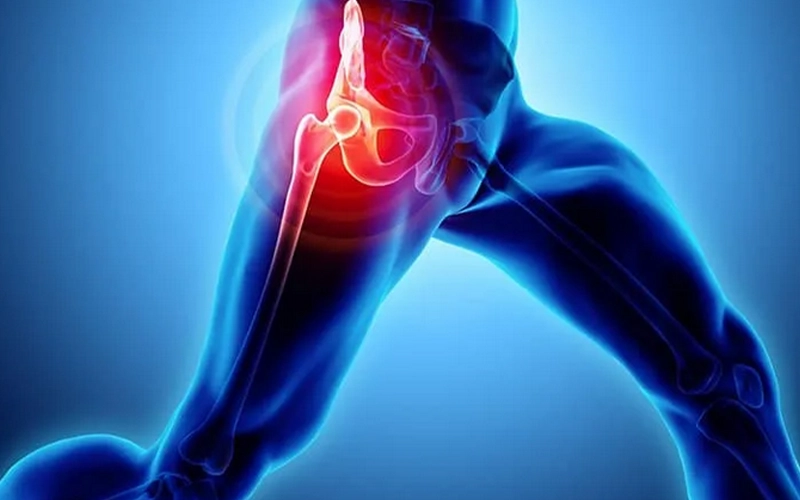
مهمترین علل ساییدگی مفصل ران
مهمترین علل ساییدگی مفصل ران به شرح زیر است:
نکروز سر استخوان ران: سیاه شدن سر ا...
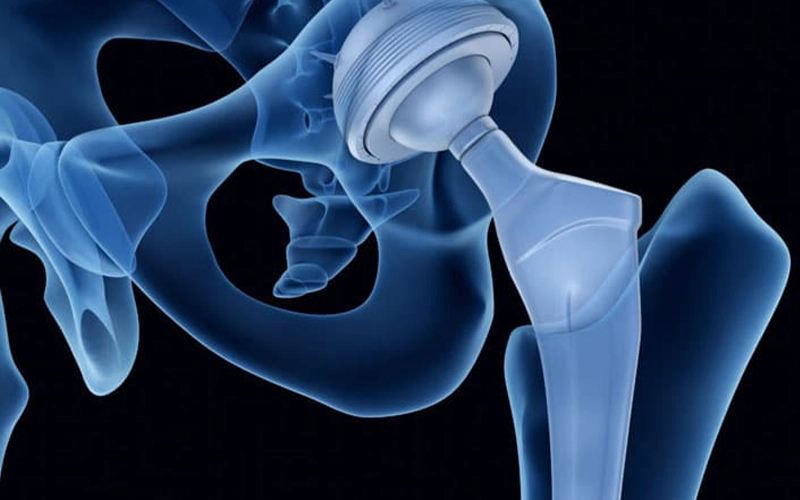
تعویض مفصل ران چیست؟
تعویض مفصل ران یک عمل جراحی است که در آن مفصل ران آسیبدیده بیمار با یک مفصل مصنوعی جایگزی...
درمانهای طبی در آرتروز
هدف اصلی درمانهای طبی در آرتروز، کاهش درد و به حداقل رساندن محدودیتهای حرکتی و اختلال در...
روشهای درمانی مناسب برای بیماران ارتوپدی
درمانهای ارتوپدی به نوع آسیب، شرایط خاص بیمار و شدت بیماری یا مشکل بستگی دارد. در اینجا، ...