مقالات
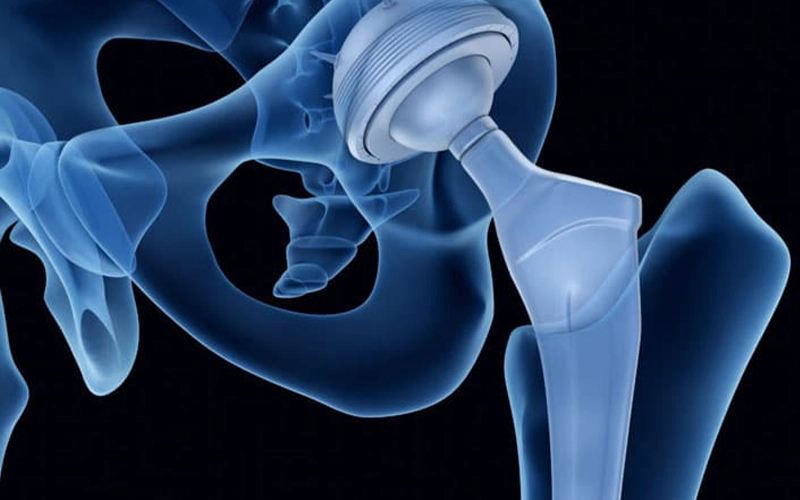
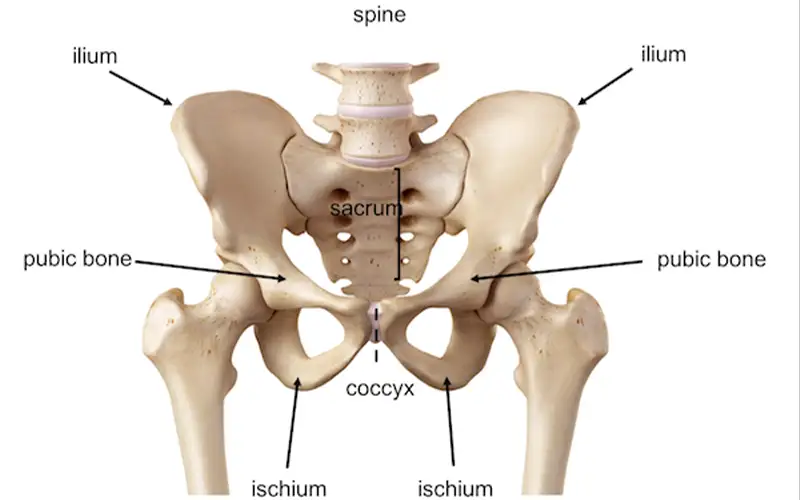
تعویض مفصل ران چیست؟
تعویض مفصل ران یک عمل جراحی است که در آن مفصل ران آسیبدیده بیمار با یک مفصل مصنوعی جایگزی...
درمانهای طبی در آرتروز
هدف اصلی درمانهای طبی در آرتروز، کاهش درد و به حداقل رساندن محدودیتهای حرکتی و اختلال در...
روشهای درمانی مناسب برای بیماران ارتوپدی
درمانهای ارتوپدی به نوع آسیب، شرایط خاص بیمار و شدت بیماری یا مشکل بستگی دارد. در اینجا، ...
توانبخشی بعد از جراحی منیسک
جراحی منیسک یکی از روشهای مؤثر برای درمان پارگی منیسک در زانو است. این جراحی بهویژه برای...
حرکات ورزشی برای درمان اسکولیوز در خانه
حرکات ورزشی برای درمان اسکولیوز یکی از روشهای مؤثر برای بهبود وضعیت ستون فقرات و کاهش علا...
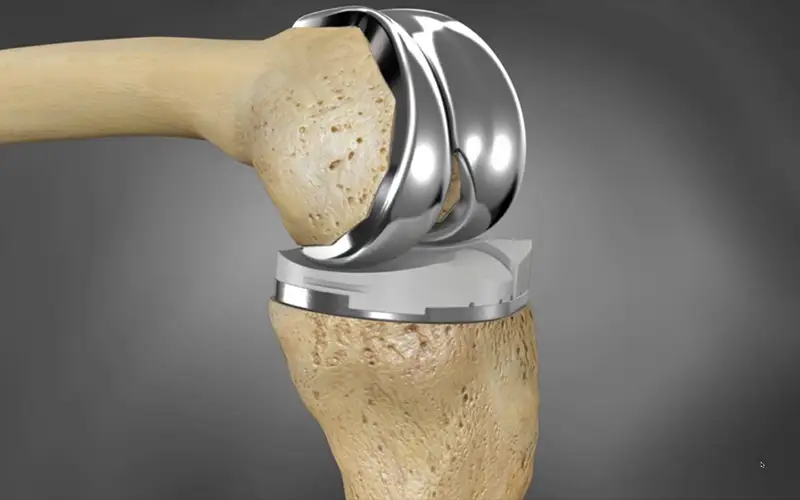
فواید جراحی تعویض مفصل زانو
جراحی تعویض مفصل زانو یکی از موفقترین و رایجترین جراحیهای ارتوپدی است که میتواند برای ...
نکات مهم پس از ترخیص در جراحی تعویض مفصل لگن
مراقبتهای پس از جراحی تعویض مفصل لگن نقش بسیار مهمی در بهبود نتیجه عمل، کاهش درد، پیشگیری...
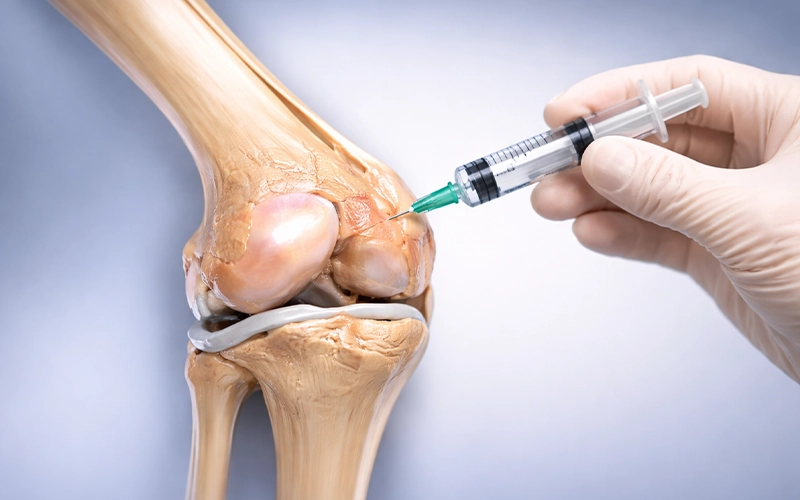
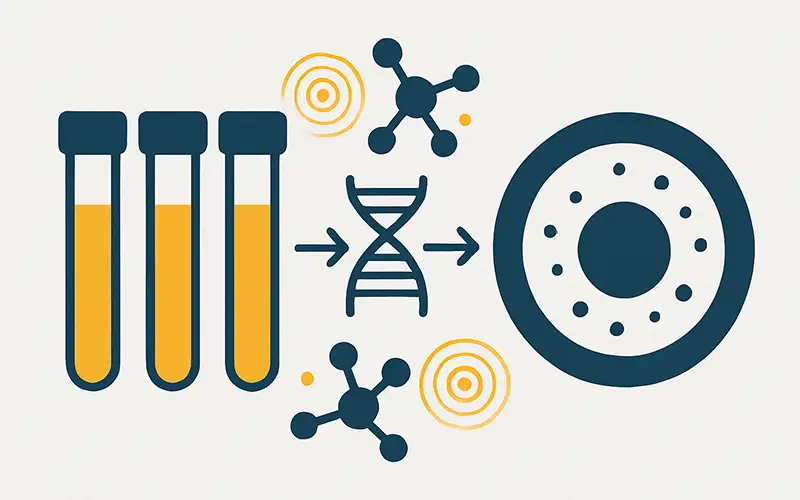
فاکتورهای رشد چیستند و چه نقشی در تزریقهای مفصلی دارند؟
در سالهای اخیر، روشهای نوین تزریق مفصلی بهویژه در درمان آرتروز، آسیبهای غضروفی و دردها...
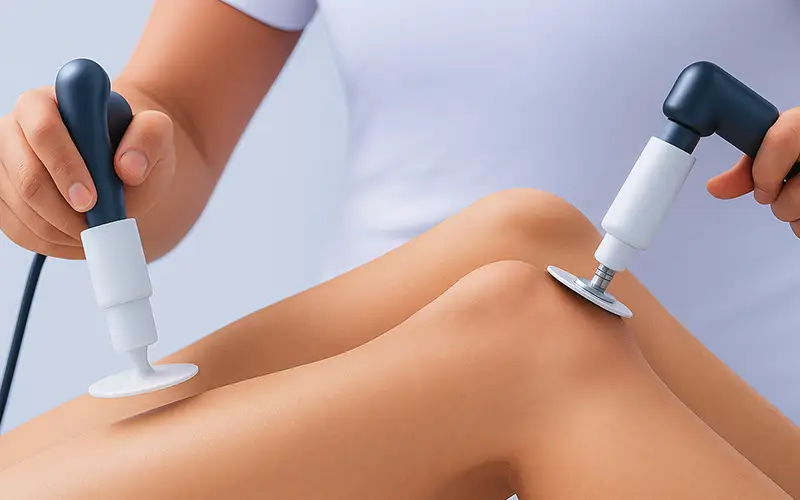
تکارتراپی چیست؟ روش پیشرفتهای برای کاهش درد و تحریک ترمیم بافت
تکارتراپی یکی از روشهای نوین و پیشرفته فیزیوتراپی است که طی سالهای اخیر توجه بسیاری از ...
نقش شاکویوترپی در کنترل درد مفصل و بهبود عملکرد بافتها (SWT)
نقش شاکویوترپی در کنترل درد مفصل طی سالهای اخیر بهعنوان یکی از روشهای غیرتهاجمی و کمکی...